- ホーム
- 特集・話題
- 専門医療チームのはなし
- (5)急変時対応チーム(RRT) 倉敷中央病院集中医療センター(ICU)センター長 山下茂樹
(5)急変時対応チーム(RRT) 倉敷中央病院集中医療センター(ICU)センター長 山下茂樹
どのような疾患であれ、入院された患者さんにとって、予想外の状態変化により命にかかわる事態に陥ってしまうのはとても不幸なことです。家族にとっても、病院から緊急連絡が入るのは悪夢でしかありません。しかし、現実にはそのようなことが起こりえます。脳梗塞が起きてしまった▽心筋梗塞になった▽感染症が悪化しショック状態になった▽呼吸状態が何らかの原因により急激に悪化した―など、原因はさまざまです。
倉敷中央病院にも、患者さんの状態が突然悪化し、心肺蘇生が必要な状態に陥ったときは、「コードブルー」(深夜はスタットコール)と呼ばれる院内放送により、手の空いている医師や看護師が招集され、可能な限り速やかな蘇生処置を施す仕組みがあります。
患者さんの急変をゼロにすることは難しいですが、急変する少し前に、周囲にいる家族や医療者が「何かおかしい」と気づき、専門チームに連絡し、そのチームが必要な治療や対策を提案することで急変が回避できるかもしれません。このような専門チームは、急変時対応チーム(ラピッドレスポンスチーム=RRT)と呼ばれます。
当院は、麻酔科・救急科・循環器内科の医師を中心に、急性期ケアに関わる専門・認定看護師、薬剤師、臨床工学技士、資材グループ、事務部門からなる急変時対応委員会を立ち上げました。その中で医師と看護師をメンバーとするRRTを結成し、2015年10月から活動を開始しました。
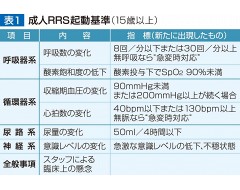
表1にあるような、患者さんに関する何らかの懸念(何か変だ)▽呼吸状態が悪化している▽血圧や心拍数が異常だ▽尿が出ていない▽意識が悪くなっているようだ―などに気づいたとき、緊急性が高いと判断されたら、事態が悪化する前に主治医とともにRRTに連絡を取り、いち早く必要な処置が受けられるようにすることが狙いです。
患者さんが急変する前に看護師がRRTに連絡を取ることを、「RRS(Rapid Response System)を起動する」と呼んでいます。小児については、成人とは多少異なる起動基準を設けています=表2。
これまでは、患者さんの状態変化に気づいた看護師が相談できるのは、主治医、または主治医が属する診療科の医師だけでした。それでは判断と対応が遅れる可能性があり、結果的に患者さんの急変を招く結果になりかねません。このような事態を防ぐために、院内でRRTへの相談をしやすくする仕組みづくりを行っています。
不幸にも患者さんが急変し、医師や看護師が集まり蘇生を開始した際に、薬品など救命に必要な器具を入れた救急カートに不備がないよう、急変時対応委員会は救急カートの標準化を行い、除細動器やAEDの整備、勉強会の計画づくりなども行っています。
このような活動を約4年にわたり行い、RRSの起動件数も徐々に増加してきました。RRT自体は医師と看護師が中心となっていますが、母体となる急変時対応委員会の多職種メンバーが連携してその活動を支援しています。
◇
倉敷中央病院(086―422―0210)
やました・しげき 久留米大学附設高等学校、山口大学医学部卒。山口大学医学部附属病院、倉敷中央病院、総合病院多根病院で麻酔、ペインクリニック、集中治療、救急医療に携わる。2003年から現職。麻酔科標榜医、日本麻酔科学会専門医・指導医、集中治療医学会専門医。
※登場する人物・団体は掲載時の情報です。
倉敷中央病院にも、患者さんの状態が突然悪化し、心肺蘇生が必要な状態に陥ったときは、「コードブルー」(深夜はスタットコール)と呼ばれる院内放送により、手の空いている医師や看護師が招集され、可能な限り速やかな蘇生処置を施す仕組みがあります。
患者さんの急変をゼロにすることは難しいですが、急変する少し前に、周囲にいる家族や医療者が「何かおかしい」と気づき、専門チームに連絡し、そのチームが必要な治療や対策を提案することで急変が回避できるかもしれません。このような専門チームは、急変時対応チーム(ラピッドレスポンスチーム=RRT)と呼ばれます。
当院は、麻酔科・救急科・循環器内科の医師を中心に、急性期ケアに関わる専門・認定看護師、薬剤師、臨床工学技士、資材グループ、事務部門からなる急変時対応委員会を立ち上げました。その中で医師と看護師をメンバーとするRRTを結成し、2015年10月から活動を開始しました。
表1にあるような、患者さんに関する何らかの懸念(何か変だ)▽呼吸状態が悪化している▽血圧や心拍数が異常だ▽尿が出ていない▽意識が悪くなっているようだ―などに気づいたとき、緊急性が高いと判断されたら、事態が悪化する前に主治医とともにRRTに連絡を取り、いち早く必要な処置が受けられるようにすることが狙いです。
患者さんが急変する前に看護師がRRTに連絡を取ることを、「RRS(Rapid Response System)を起動する」と呼んでいます。小児については、成人とは多少異なる起動基準を設けています=表2。
これまでは、患者さんの状態変化に気づいた看護師が相談できるのは、主治医、または主治医が属する診療科の医師だけでした。それでは判断と対応が遅れる可能性があり、結果的に患者さんの急変を招く結果になりかねません。このような事態を防ぐために、院内でRRTへの相談をしやすくする仕組みづくりを行っています。
不幸にも患者さんが急変し、医師や看護師が集まり蘇生を開始した際に、薬品など救命に必要な器具を入れた救急カートに不備がないよう、急変時対応委員会は救急カートの標準化を行い、除細動器やAEDの整備、勉強会の計画づくりなども行っています。
このような活動を約4年にわたり行い、RRSの起動件数も徐々に増加してきました。RRT自体は医師と看護師が中心となっていますが、母体となる急変時対応委員会の多職種メンバーが連携してその活動を支援しています。
◇
倉敷中央病院(086―422―0210)
やました・しげき 久留米大学附設高等学校、山口大学医学部卒。山口大学医学部附属病院、倉敷中央病院、総合病院多根病院で麻酔、ペインクリニック、集中治療、救急医療に携わる。2003年から現職。麻酔科標榜医、日本麻酔科学会専門医・指導医、集中治療医学会専門医。
(2020年02月03日 更新)
タグ:
倉敷中央病院