(6)うつ病の薬物療法 こころの医療たいようの丘ホスピタル(高梁市)院長 原田俊樹

はらだ・としき 愛光高、岡山大医学部卒。高岡病院、岡山大学病院、慈圭病院、福山仁風荘病院などを経て2004年から現職。精神保健指定医・判定医、日本精神神経学会および日本臨床精神神経薬理学会指導医・専門医、日本医師会認定産業医など

まず本シリーズ3回目(7月2日付メディカ)でも指摘しましたが、薬物療法を始める前に正確な診断が求められます。うつ病の治療薬は抗うつ薬と呼ばれますが、同じうつ状態であっても内因性(典型的な)うつ病か? 神経症か? あるいは新型うつ病か? また躁(そう)(軽躁)状態にもなる双極性(躁うつ病)か? によってその効果や選択が異なります。
一般的に抗うつ薬は典型的なうつ病には有効ですが、神経症や新型うつ病には有効性が乏しいといわれます。また中等症から重症のうつ病には抗うつ薬は有効ですが、軽症うつ病への有効性を疑問視する意見もあります。双極性うつ状態に対しては躁転(躁状態への急変)の危険などから原則として抗うつ薬を単独では使用しません。感情調整薬治療を基本とし、併用薬として抗うつ薬を用いる場合も三環系抗うつ薬は制限される一方、オランザピンなど一部の抗精神病薬との併用が推奨されています。
表に代表的な抗うつ薬とその特徴を示します。三環系抗うつ薬は1950年代に登場し、1980年代には四環系抗うつ薬、1999年以降SSRI、SNRI、NaSSAと続きます。新しい抗うつ薬ほど副作用が少なくなっています。今日では第1選択薬としてSSRIが、第2選択薬としてSNRIやNaSSAが使用されることが多いですが、SNRIやNaSSAが第1選択薬になることもあります。これら新規の抗うつ薬で治療困難なときには今でも三環系や四環系抗うつ薬を試みます。
抗うつ薬の作用は脳内のセロトニン、ノルアドレナリン、ドパミンなどのモノアミンと呼ばれる神経伝達物質と強く関連しています。神経終末においてSSRIは選択的にセロトニンの再取り込みを阻害することで細胞外セロトニン濃度が増加します。SNRIはセロトニンとノルアドレナリンの再取り込みを阻害し両方の細胞外濃度が増加します。NaSSAの作用は少し複雑ですがノルアドレナリン、セロトニンの神経伝達を直接促進します。また前頭部のドパミンを増加する作用も有します。
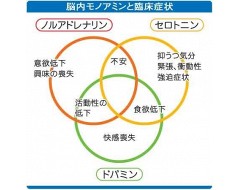
図に脳内モノアミンとうつ病の臨床症状の関連を示します。セロトニン減少で抑うつ気分、ノルアドレナリン減少で意欲低下・興味喪失、ドパミン減少で快感喪失が現れると理解されます。不安はセロトニン・ノルアドレナリン双方に関連します。本シリーズ5回目(20日付メディカ)でも触れられたようにうつ病症状は段階的に回復します。抗うつ薬の薬理作用を考え合わせると初期にセロトニン、次にノルアドレナリン、最後にドパミンという順でその作用が発揮されてうつ病が回復すると考えられます。うつ病症状が回復した後も再発予防のために抗うつ薬を継続する必要があります。初発例では4〜9カ月以上、再発例では2年以上、用量を減じずに継続することが推奨されています。
さて最後に抗うつ薬の注意すべき副作用として、24歳以下の若年者の自殺関連行動増加があります。若年者では抗うつ薬の効果も成人より乏しいためより慎重な投与が必要です。また抗うつ薬投与初期や増量時にみられるアクチベーション(不安、焦燥、不眠、攻撃性、躁など)や急な中止に伴う中止後症状(めまい、ふらつき、頭痛、嘔気=おうき=、不安など)などにも注意を払う必要があります。抗うつ薬の用量は大量投与を避け、ゆっくり増量、ゆっくり減量を心がけること、投与初期は特に観察を密にします。しかし治療の主役はあくまでも患者であり医師が理想的な処方を行っても必ずしも効果が現れるとは限りません。最も重要なことは一日も早く患者と医師の信頼関係を築くことにあると考えています。
(2012年08月27日 更新)
タグ:
精神疾患