(11)最近の肝がんの診断治療について 天和会松田病院理事長・院長 松田忠和
私が肝細胞がんの手術に、当時の岡山大学第一外科の三村久先生のもとで1983年に初めて携わらせていただいて30年が過ぎました。当初画像診断技術が今と比較にならないほど未発達で発見が遅れた巨大な症例が多く、また手術技術や器具も未発達で、術後1カ月以内の在院死亡率(直接死亡率)は2桁に達しており、大きな肝切除では手術時間も長く、大量の輸血を必要とし、術後数日間気管内挿管し人工呼吸器につなぐ状態が続くような、当時としては決死の覚悟と言っていいような手術でした。
その後、諸技術の進歩により直近の10年間では直接死亡例は自然破裂出血例の1例のみで、大きな肝切除でも手術時間3〜4時間、90%以上の患者さんが無輸血で手術でき、術後3時間で水分摂取可能となり、翌朝から食事開始、歩行可能となっており、術後10日前後で退院可能とまさに今昔の感があります。
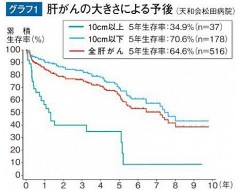
とはいえ、まだまだウイルス肝炎が放置されたため、巨大な肝がんで来院する患者さんは多く、当院の全肝がんの累積5年生存率は64・6%と全国平均の54・2%より良好な成績をおさめていますが、やはり発見の遅い10センチ以上の肝がんのそれは34・9%と全国平均の32・1%をわずかに上回る程度と予後は悪く、外科手術の出番である巨大肝がんの予後の改善に引き続き努力したいと考えています=グラフ1参照。
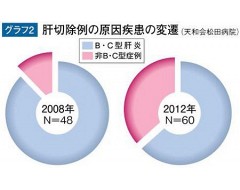
またウイルス肝炎に対してインターフェロンやDNAアナログ製剤(B型肝炎に対する飲み薬)が出現し、さらに公費の助成制度がとられるようになり、ウイルス肝炎からの発がん症例は当院でも減少してきておりますが、最近メタボリックシンドロームによる肥満をベースとした非アルコール性脂肪肝炎(NASH)からと思われる発がんが増えてきていることも無視できません=グラフ2参照。
いずれにしても、肝がん死を減らすためには検診でウイルス肝炎の有無を調べ、不幸にして感染があれば専門医をきちんと受診され治療をすれば肝細胞がんになるリスクを大きく下げることができ、また日常生活で肥満対策を行うことが重要と考えています。
肝細胞がん治療は日本の10万例以上の症例の追跡調査結果や、多数の文献等の科学的解析から治療のガイドラインは確立しており、当院でも、手術、カテーテル治療(塞栓化学療法=TACE=やリザーバー留置による動注化学療法)、ラジオ波熱凝固療法(RFA)を組み合わせて治療しています。
肝細胞がんは一般のがんと異なり5年を過ぎても生存曲線が緩やかに下がり続けるのが特徴で、多中心性再発(肝臓のあちこちから発がんする)によるものです。このため術後年数がたてば患者さんの高齢化(特にC型肝硬変からの発がんの症例)や、肝予備能の低下で必ずしも手術がベストの選択でない場合も多く、前述の治療法を適宜組み合わせて予後の改善を目指しています。
特に当院ではカテーテル治療において、先端にバルーンのついたマイクロカテーテルの導入により根治を目指せる塞栓治療を繰り返し行い、また肝予備能の極めて悪い症例では動注カテーテル留置による動注化学療法を行い極力残存肝予備能を温存する努力をしています。
以上述べたように、これから10年余りはウイルス肝炎からの肝がん患者さんの高齢化と増加するNASHからの発がんがわれわれ肝がん治療を専門とする医師に投げかけられた課題と考え、努力していきたいと考えています。(日本肝臓学会肝臓専門医)
◇天和会松田病院(電話086―422―3550)
※登場する人物・団体は掲載時の情報です。
その後、諸技術の進歩により直近の10年間では直接死亡例は自然破裂出血例の1例のみで、大きな肝切除でも手術時間3〜4時間、90%以上の患者さんが無輸血で手術でき、術後3時間で水分摂取可能となり、翌朝から食事開始、歩行可能となっており、術後10日前後で退院可能とまさに今昔の感があります。
とはいえ、まだまだウイルス肝炎が放置されたため、巨大な肝がんで来院する患者さんは多く、当院の全肝がんの累積5年生存率は64・6%と全国平均の54・2%より良好な成績をおさめていますが、やはり発見の遅い10センチ以上の肝がんのそれは34・9%と全国平均の32・1%をわずかに上回る程度と予後は悪く、外科手術の出番である巨大肝がんの予後の改善に引き続き努力したいと考えています=グラフ1参照。
またウイルス肝炎に対してインターフェロンやDNAアナログ製剤(B型肝炎に対する飲み薬)が出現し、さらに公費の助成制度がとられるようになり、ウイルス肝炎からの発がん症例は当院でも減少してきておりますが、最近メタボリックシンドロームによる肥満をベースとした非アルコール性脂肪肝炎(NASH)からと思われる発がんが増えてきていることも無視できません=グラフ2参照。
いずれにしても、肝がん死を減らすためには検診でウイルス肝炎の有無を調べ、不幸にして感染があれば専門医をきちんと受診され治療をすれば肝細胞がんになるリスクを大きく下げることができ、また日常生活で肥満対策を行うことが重要と考えています。
肝細胞がん治療は日本の10万例以上の症例の追跡調査結果や、多数の文献等の科学的解析から治療のガイドラインは確立しており、当院でも、手術、カテーテル治療(塞栓化学療法=TACE=やリザーバー留置による動注化学療法)、ラジオ波熱凝固療法(RFA)を組み合わせて治療しています。
肝細胞がんは一般のがんと異なり5年を過ぎても生存曲線が緩やかに下がり続けるのが特徴で、多中心性再発(肝臓のあちこちから発がんする)によるものです。このため術後年数がたてば患者さんの高齢化(特にC型肝硬変からの発がんの症例)や、肝予備能の低下で必ずしも手術がベストの選択でない場合も多く、前述の治療法を適宜組み合わせて予後の改善を目指しています。
特に当院ではカテーテル治療において、先端にバルーンのついたマイクロカテーテルの導入により根治を目指せる塞栓治療を繰り返し行い、また肝予備能の極めて悪い症例では動注カテーテル留置による動注化学療法を行い極力残存肝予備能を温存する努力をしています。
以上述べたように、これから10年余りはウイルス肝炎からの肝がん患者さんの高齢化と増加するNASHからの発がんがわれわれ肝がん治療を専門とする医師に投げかけられた課題と考え、努力していきたいと考えています。(日本肝臓学会肝臓専門医)
◇天和会松田病院(電話086―422―3550)
(2014年02月03日 更新)