大腸がん検診の現状 大西病院院長 大西敦之
全国で1年間にがんで亡くなる人は、約37万人と推定されています(国立がん研究センター2014予測)。生活習慣の欧米化とともに、わが国の大腸がん患者数は右肩上がりに増加を続けています。大腸がんは国内においてがん死亡の第3位(12年)であり、女性ではすでに03年から第1位となっています。
検診はがん患者の死亡率を下げることを目的として公共政策として行うがん検診/対策型がん検診(住民検診型)と任意型がん検診(人間ドック型)に分かれます。
対策型がん検診(住民検診型)では便潜血反応が推奨されています。
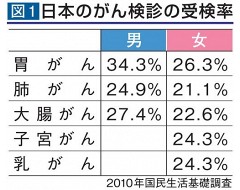
便潜血検診の有用性は、がん検診の中でも確実な証拠があります。しかしながら、日本人のがん検診の受検率(図1)はOECD(経済協力開発機構)加盟30カ国で最低レベルとなっています。
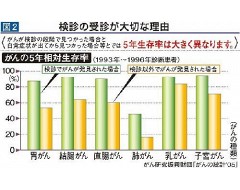
がん検診で重要なことは、自覚症状のないときに検診を受けることです。がんが検診の段階で見つかった場合と、自覚症状が出てから見つかった場合とでは、5年生存率は大きく異なります(図2)。
また、大腸がんの多くは大腸ポリープ(腺腫)から発生すると考えられています。大腸ポリープの内視鏡的切除が、その後の大腸がん発生抑止と死亡率低下に寄与するという報告もあります。
大腸がん検診の精密検査法として、現在は全大腸検査(TCS)が主流ですが、精検受診率の低さが問題となっています。便潜血陽性者の約4割が精密検査を受けていない状況にあります。精検未受診の理由としては「健康に自信がある」「自覚症状がない」「どんな検査なのか知らない」「痔(じ)が悪い」「大腸内視鏡検査は痛い、つらい」「前処置が大変」などが考えられます。
当院では、このような検査に対する不安を取り除くため、丁寧な検査説明を心がけています。大腸がんは早期発見すれば治癒率の高い病気です。どのような検査か知るためにも、まずはお近くの医療機関へお尋ねください。
◇
大西病院(玉野市田井3―8―11、(電)0863(33)9333)
おおにし・あつゆき 川崎医科大、岡山大大学院医歯薬学総合研究科卒。大腸肛門病の専門病院・高野病院(熊本県)で消化器疾患の診療に従事。2014年10月より現職。
※登場する人物・団体は掲載時の情報です。
検診はがん患者の死亡率を下げることを目的として公共政策として行うがん検診/対策型がん検診(住民検診型)と任意型がん検診(人間ドック型)に分かれます。
対策型がん検診(住民検診型)では便潜血反応が推奨されています。
便潜血検診の有用性は、がん検診の中でも確実な証拠があります。しかしながら、日本人のがん検診の受検率(図1)はOECD(経済協力開発機構)加盟30カ国で最低レベルとなっています。
がん検診で重要なことは、自覚症状のないときに検診を受けることです。がんが検診の段階で見つかった場合と、自覚症状が出てから見つかった場合とでは、5年生存率は大きく異なります(図2)。
また、大腸がんの多くは大腸ポリープ(腺腫)から発生すると考えられています。大腸ポリープの内視鏡的切除が、その後の大腸がん発生抑止と死亡率低下に寄与するという報告もあります。
大腸がん検診の精密検査法として、現在は全大腸検査(TCS)が主流ですが、精検受診率の低さが問題となっています。便潜血陽性者の約4割が精密検査を受けていない状況にあります。精検未受診の理由としては「健康に自信がある」「自覚症状がない」「どんな検査なのか知らない」「痔(じ)が悪い」「大腸内視鏡検査は痛い、つらい」「前処置が大変」などが考えられます。
当院では、このような検査に対する不安を取り除くため、丁寧な検査説明を心がけています。大腸がんは早期発見すれば治癒率の高い病気です。どのような検査か知るためにも、まずはお近くの医療機関へお尋ねください。
◇
大西病院(玉野市田井3―8―11、(電)0863(33)9333)
おおにし・あつゆき 川崎医科大、岡山大大学院医歯薬学総合研究科卒。大腸肛門病の専門病院・高野病院(熊本県)で消化器疾患の診療に従事。2014年10月より現職。
(2015年10月19日 更新)
タグ:
がん、 消化器・肝臓・胆嚢・膵臓・おしり