- ホーム
- 特集・話題
- 命を継ぐ 臓器移植法20年 岡山の現場から
- (8)再生医療 心臓治療の隙間埋める
(8)再生医療 心臓治療の隙間埋める
「薬による内科的治療の効果がなくなれば、次は移植。薬と移植ではあまりにもギャップ(差)がありすぎる。その隙間を埋める治療が必要だ」
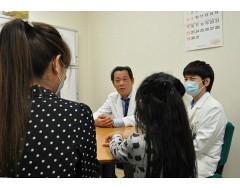
岡山大病院(岡山市北区鹿田町)の王英正教授(51)=循環器内科=は力説する。新医療研究開発センターに所属する研究者。「心筋再生医療」と呼ばれる新治療の開発に取り組む。
対象となる疾患は、心臓の壁が薄くなり、全身に血液を送り出すポンプ機能が低下する拡張型心筋症。患者の心臓から採取した心筋細胞を使い、心筋のもとになる幹細胞を培養。それを再び患者に戻すことでポンプ機能を回復させる。
拡張型心筋症は初期段階だと薬でコントロールできるが、症状が進むと心臓移植以外に救命の方法はないという。移植医療で臓器の確保が難しい状況が続く中、王教授らは再生医療という新たな治療法に光明を見いだす。
理想型
心臓手術の一つの手法に「バチスタ手術」がある。傷んだ心臓の筋肉の一部を切り取って左心室を小さくし、ポンプ機能を回復させるという大胆な方法で、ブラジルのバチスタ博士が考案した。
日本での1例目は1996年12月、心臓血管外科医の須磨久善医師が神奈川県の総合病院で行った。当時、共に治療を担当した香川大医学部の堀井泰浩教授(54)=心臓血管外科=は、回復していく患者を見て、手応えを感じたという。
10カ月後、臓器移植法が施行されたが、バチスタ手術は症例を重ねた。堀井教授は「移植医療がなかなか進まない中、何とか患者を助けたかった」と振り返る。
バチスタ手術を受け、20年にわたり普通の生活を送っている人もいるが、同手術の難易度は高く、リスクを伴う。堀井教授は「心臓の一部でも再生させることは、治療の理想型かもしれない」と言う。
新たなすべ
王教授らは主に、細胞の再生能力が高いとされる子どもを対象に研究を進める。臨床研究で最初の患者となったのは熊本県に住む小学2年生の女の子(8)だった。
生後間もなく、拡張型心筋症と診断され、生まれてからずっと数種類の薬を飲み続けてきた。今のところ動悸(どうき)や息切れといった自覚症状はないが、検査ではじき出される数値は、決して楽観できるものではない。「少しでも心機能が回復してくれたら…」。母親(34)は祈るような気持ちで心筋再生に望みをつないだ。
10月17日。女の子の心臓から約3カ月前に採取した心筋細胞を心臓に戻す日がやってきた。細胞を心臓まで運ぶのは、内径0・3ミリほどのカテーテル(細い管)。担当する大月審一教授(56)=小児循環器科=は、カテーテルの先に蒸気を当てながら、入念に形を整えた。
心筋細胞が入った小さな容器が治療室に届けられ、スタッフが注射器で吸い取り、4回に分けてゆっくりと心臓に入れていく。約3時間の治療を終えると、大月教授は安堵(あんど)の表情を見せた。
日本臓器移植ネットワークによると、心臓移植の待機患者は646人(10月末現在)。登録から移植までの平均待機期間は1057・8日(約2年11カ月)。待機中に亡くなった人は2016年、過去最多の35人に上った。
患者に残された時間が限られる中、「心筋再生医療は、病気と闘う新たなすべとなるかもしれない」と大月教授。女の子の経過を1年間見守り、治療の安全性などを確認する。近く2例目も予定している。
※登場する人物・団体は掲載時の情報です。
岡山大病院(岡山市北区鹿田町)の王英正教授(51)=循環器内科=は力説する。新医療研究開発センターに所属する研究者。「心筋再生医療」と呼ばれる新治療の開発に取り組む。
対象となる疾患は、心臓の壁が薄くなり、全身に血液を送り出すポンプ機能が低下する拡張型心筋症。患者の心臓から採取した心筋細胞を使い、心筋のもとになる幹細胞を培養。それを再び患者に戻すことでポンプ機能を回復させる。
拡張型心筋症は初期段階だと薬でコントロールできるが、症状が進むと心臓移植以外に救命の方法はないという。移植医療で臓器の確保が難しい状況が続く中、王教授らは再生医療という新たな治療法に光明を見いだす。
理想型
心臓手術の一つの手法に「バチスタ手術」がある。傷んだ心臓の筋肉の一部を切り取って左心室を小さくし、ポンプ機能を回復させるという大胆な方法で、ブラジルのバチスタ博士が考案した。
日本での1例目は1996年12月、心臓血管外科医の須磨久善医師が神奈川県の総合病院で行った。当時、共に治療を担当した香川大医学部の堀井泰浩教授(54)=心臓血管外科=は、回復していく患者を見て、手応えを感じたという。
10カ月後、臓器移植法が施行されたが、バチスタ手術は症例を重ねた。堀井教授は「移植医療がなかなか進まない中、何とか患者を助けたかった」と振り返る。
バチスタ手術を受け、20年にわたり普通の生活を送っている人もいるが、同手術の難易度は高く、リスクを伴う。堀井教授は「心臓の一部でも再生させることは、治療の理想型かもしれない」と言う。
新たなすべ
王教授らは主に、細胞の再生能力が高いとされる子どもを対象に研究を進める。臨床研究で最初の患者となったのは熊本県に住む小学2年生の女の子(8)だった。
生後間もなく、拡張型心筋症と診断され、生まれてからずっと数種類の薬を飲み続けてきた。今のところ動悸(どうき)や息切れといった自覚症状はないが、検査ではじき出される数値は、決して楽観できるものではない。「少しでも心機能が回復してくれたら…」。母親(34)は祈るような気持ちで心筋再生に望みをつないだ。
10月17日。女の子の心臓から約3カ月前に採取した心筋細胞を心臓に戻す日がやってきた。細胞を心臓まで運ぶのは、内径0・3ミリほどのカテーテル(細い管)。担当する大月審一教授(56)=小児循環器科=は、カテーテルの先に蒸気を当てながら、入念に形を整えた。
心筋細胞が入った小さな容器が治療室に届けられ、スタッフが注射器で吸い取り、4回に分けてゆっくりと心臓に入れていく。約3時間の治療を終えると、大月教授は安堵(あんど)の表情を見せた。
日本臓器移植ネットワークによると、心臓移植の待機患者は646人(10月末現在)。登録から移植までの平均待機期間は1057・8日(約2年11カ月)。待機中に亡くなった人は2016年、過去最多の35人に上った。
患者に残された時間が限られる中、「心筋再生医療は、病気と闘う新たなすべとなるかもしれない」と大月教授。女の子の経過を1年間見守り、治療の安全性などを確認する。近く2例目も予定している。
(2017年11月26日 更新)