- ホーム
- 特集・話題
- 潰瘍性大腸炎とクローン病のはなし
- (1)増え続ける炎症性腸疾患 チクバ外科・胃腸科・肛門科病院内科部長 垂水研一
(1)増え続ける炎症性腸疾患 チクバ外科・胃腸科・肛門科病院内科部長 垂水研一
炎症性腸疾患(Inflammatory bowel disease、頭文字をとってIBD=アイ・ビー・ディー=という略称も使います)とは、消化管(食道、胃・十二指腸、小腸、大腸)に慢性の炎症を引き起こす疾患であり、潰瘍性大腸炎とクローン病に大別されます。
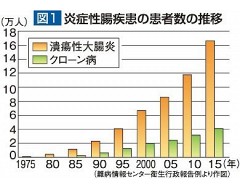
炎症性腸疾患は、もともと欧米人に多い疾患と言われていましたが、本邦でも年々患者数が増加し、潰瘍性大腸炎が約16万人、クローン病が約4万人を超えています(図1)。最近では、政治家やスポーツ選手、芸能人の中に、自身が患者であることを公表している方もみられるようになりました。
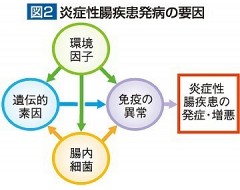
潰瘍性大腸炎、クローン病ともに原因はまだ不明ですが、主に自己免疫が関係している疾患と考えられています。つまり、本来細菌などの外敵から身を守る働きをするはずの免疫機能が、自分自身の臓器を攻撃してしまう自己免疫疾患の一つなのです。現在までの研究から、病因として、生活環境や食生活の西洋化などの環境因子▽腸内細菌の質的・量的変化▽発病しやすい遺伝的素因の存在―など、複数の要因が相互に、かつ複雑に関与するためと推測されています(図2)。
炎症性腸疾患を症状や血液検査だけで診断することはできません。感染症など他に腸炎を起こす疾患がないかを鑑別する必要があり、内視鏡検査、X線検査(造影、CT)、腹部超音波検査などの画像検査と組織検査を組み合わせて診断していきます。
潰瘍性大腸炎、クローン病はともに消化管の炎症性疾患ですが、全く別の疾患で、その性質はかなり異なります。
【潰瘍性大腸炎】
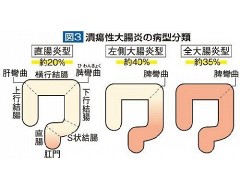
潰瘍性大腸炎の発症年齢のピークは20歳代ですが、若年者から高齢者まで幅広い年齢層に発症し、男女差はみられません。名前の通り大腸だけに炎症が生じ、肛門から口側方向に向かってさかのぼり、連続して広がります。病変は大腸全体に及ぶ場合や大腸の途中まででとどまる場合があり、個々の患者さんにより病型が異なります(図3)。
炎症の主座は大腸の粘膜で、びらん(ただれ)がみられますが、重症化すると粘膜が欠損し、潰瘍を形成するようになります。特徴的な症状は粘血便・血性下痢・腹痛・発熱ですが、まれに関節、皮膚、目など、消化管外合併症を伴うことがあります。炎症が長期にわたり持続すると、大腸がんの合併がみられることもあり、特に注意しなければなりません。
【クローン病】
クローン病は、1932年に米国の内科医クローン医師らにより報告された疾患です。10歳代後半から20歳代の若年者に多くみられ、男女比はおよそ2対1で男性に多い傾向にあります。
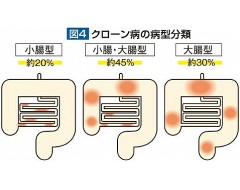
潰瘍性大腸炎とは異なり、粘膜だけでなく消化管壁全層に及ぶ、非連続性の炎症をもたらす疾患で、消化管のどの部分にも起こり得ます。繰り返す消化管の炎症から下痢・腹痛・発熱が生じ、進行すると、縦に細長く広がる縦走潰瘍という特徴的な病変がみられるようになります。クローン病の病変は消化管の中でも小腸と大腸に多くみられ、主に小腸型、大腸型、小腸大腸型の3タイプに分類されます(図4)。
重症化すると、潰瘍が消化管から消化管へ、また消化管から消化管以外の他臓器(膀胱(ぼうこう)や膣(ちつ)など)や皮膚につながってしまう瘻孔(ろうこう)を形成したり、消化管が硬く狭くなって通過障害や腸閉塞(へいそく)を来したりすることがあります。また、難治性の痔瘻(じろう)などの肛門病変を併発することが多く、肛門病変を契機にクローン病と診断される患者さんもいます。潰瘍性大腸炎と同様、消化管外合併症を来すこともあります。
炎症性腸疾患は現在のところ、全ての患者さんが完全に治癒に至ることは極めて困難です。ただし、適切な治療により症状を抑え、通常の日常生活を送ることができる状態(寛解)にすることは可能です。
次回は「炎症性腸疾患の治療」についてお話しします。
◇
チクバ外科・胃腸科・肛門科病院(086―485―1755)
たるみ・けんいち 川崎医科大学卒。2015年よりチクバ外科・胃腸科・肛門科病院勤務。医学博士。日本消化器内視鏡学会指導医、日本消化器病学会専門医、日本消化管学会胃腸科専門医、日本内科学会総合内科専門医。
※登場する人物・団体は掲載時の情報です。
炎症性腸疾患は、もともと欧米人に多い疾患と言われていましたが、本邦でも年々患者数が増加し、潰瘍性大腸炎が約16万人、クローン病が約4万人を超えています(図1)。最近では、政治家やスポーツ選手、芸能人の中に、自身が患者であることを公表している方もみられるようになりました。
潰瘍性大腸炎、クローン病ともに原因はまだ不明ですが、主に自己免疫が関係している疾患と考えられています。つまり、本来細菌などの外敵から身を守る働きをするはずの免疫機能が、自分自身の臓器を攻撃してしまう自己免疫疾患の一つなのです。現在までの研究から、病因として、生活環境や食生活の西洋化などの環境因子▽腸内細菌の質的・量的変化▽発病しやすい遺伝的素因の存在―など、複数の要因が相互に、かつ複雑に関与するためと推測されています(図2)。
炎症性腸疾患を症状や血液検査だけで診断することはできません。感染症など他に腸炎を起こす疾患がないかを鑑別する必要があり、内視鏡検査、X線検査(造影、CT)、腹部超音波検査などの画像検査と組織検査を組み合わせて診断していきます。
潰瘍性大腸炎、クローン病はともに消化管の炎症性疾患ですが、全く別の疾患で、その性質はかなり異なります。
【潰瘍性大腸炎】
潰瘍性大腸炎の発症年齢のピークは20歳代ですが、若年者から高齢者まで幅広い年齢層に発症し、男女差はみられません。名前の通り大腸だけに炎症が生じ、肛門から口側方向に向かってさかのぼり、連続して広がります。病変は大腸全体に及ぶ場合や大腸の途中まででとどまる場合があり、個々の患者さんにより病型が異なります(図3)。
炎症の主座は大腸の粘膜で、びらん(ただれ)がみられますが、重症化すると粘膜が欠損し、潰瘍を形成するようになります。特徴的な症状は粘血便・血性下痢・腹痛・発熱ですが、まれに関節、皮膚、目など、消化管外合併症を伴うことがあります。炎症が長期にわたり持続すると、大腸がんの合併がみられることもあり、特に注意しなければなりません。
【クローン病】
クローン病は、1932年に米国の内科医クローン医師らにより報告された疾患です。10歳代後半から20歳代の若年者に多くみられ、男女比はおよそ2対1で男性に多い傾向にあります。
潰瘍性大腸炎とは異なり、粘膜だけでなく消化管壁全層に及ぶ、非連続性の炎症をもたらす疾患で、消化管のどの部分にも起こり得ます。繰り返す消化管の炎症から下痢・腹痛・発熱が生じ、進行すると、縦に細長く広がる縦走潰瘍という特徴的な病変がみられるようになります。クローン病の病変は消化管の中でも小腸と大腸に多くみられ、主に小腸型、大腸型、小腸大腸型の3タイプに分類されます(図4)。
重症化すると、潰瘍が消化管から消化管へ、また消化管から消化管以外の他臓器(膀胱(ぼうこう)や膣(ちつ)など)や皮膚につながってしまう瘻孔(ろうこう)を形成したり、消化管が硬く狭くなって通過障害や腸閉塞(へいそく)を来したりすることがあります。また、難治性の痔瘻(じろう)などの肛門病変を併発することが多く、肛門病変を契機にクローン病と診断される患者さんもいます。潰瘍性大腸炎と同様、消化管外合併症を来すこともあります。
炎症性腸疾患は現在のところ、全ての患者さんが完全に治癒に至ることは極めて困難です。ただし、適切な治療により症状を抑え、通常の日常生活を送ることができる状態(寛解)にすることは可能です。
次回は「炎症性腸疾患の治療」についてお話しします。
◇
チクバ外科・胃腸科・肛門科病院(086―485―1755)
たるみ・けんいち 川崎医科大学卒。2015年よりチクバ外科・胃腸科・肛門科病院勤務。医学博士。日本消化器内視鏡学会指導医、日本消化器病学会専門医、日本消化管学会胃腸科専門医、日本内科学会総合内科専門医。
(2018年01月15日 更新)
タグ:
消化器・肝臓・胆嚢・膵臓・おしり