- ホーム
- 特集・話題
- 地域の中の心臓病センター
- (4)不整脈の診断・治療 倉敷中央病院循環器内科部長 藤井理樹
(4)不整脈の診断・治療 倉敷中央病院循環器内科部長 藤井理樹

ふじい・さとき 西舞鶴高、鳥取大卒。卒業後、倉敷中央病院循環器内科へ赴任、1994年横浜赤十字病院(現・みなとみらい横浜赤十字病院)で不整脈研修、95年からカテーテルアブレーションを開始。2004年から現職。内科認定医、循環器専門医、不整脈専門医
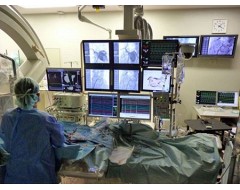
カテーテルアブレーションの治療の様子
不整脈グループの主たる仕事は、(1)不整脈診断(12誘導心電図、発作時携帯型心電図、電気生理学検査など)(2)徐脈性不整脈に対する心臓ペースメーカー植え込みとその管理(3)頻脈性不整脈に対するカテーテルアブレーション(心筋焼灼(しょうしゃく)術)や植え込み型除細動器植え込みとその管理(4)重症心不全に対する両心室ペースメーカー植え込みなどです。
(1)=不整脈診断は12誘導心電図以外に、加算平均心電図と言われる特殊な心電図や発作を記録する携帯型心電図、さらにはカテーテル(細い管)を心臓の中に入れて不整脈を誘発しその機序(仕組み)を解析する電気生理学検査を行っています。
(2)=房室ブロックや洞不全症候群といった徐脈性不整脈には薬物治療は無効でありペースメーカー植え込みだけが唯一の治療法となります。植え込みは局所麻酔下に行いますが治療時間は1時間程度、入院期間は5〜7日です。当科では交換術も含めると年間300例以上を行っています。
(3)=頻脈性不整脈には多くの種類がありますが、近年では薬剤に抵抗性を示すものにはカテーテルアブレーションが行われています。これは不整脈の回路の一部を、高周波エネルギーを用いて破壊させ不整脈を根治させる方法です。当科では1995年4月から開始し、現在は年間300例程度に行っています。開始当初はWPW症候群など発作性上室性頻拍症や心房粗動でしたが、現在は心房細動への治療が増加してきています。
心房細動へのカテーテルアブレーションの主な方法は肺静脈を左心房から電気的に隔離することです。これは過去の研究から心房細動の90%程度は肺静脈内の心筋索から期外収縮が発生し左心房へ伝導することで発生することが分かってきており、このことから肺静脈と左心房への移行部を連続的に焼灼することで伝導を途絶させ心房細動の発生を抑制することが可能になります。焼灼のデザインはさまざまですが、当科では左右をそれぞれ上下一括(くく)りに大きく焼灼するようにしています(両側拡大電気的肺静脈隔離術)。さらに最近では3次元マッピングシステムを利用しCT画像と実際の透視画像を合成し、より正確にかつ合併症を避けるようにしています。肺静脈以外に明らかに他の起源が認められた場合にはそれらも焼灼しています。治療時間は3時間程度、入院期間は4〜5日間です。1回の治療で80%程度の患者さんが発作から解放されます。
カテーテルアブレーションは前述した頻脈には有効である一方、心機能の高度に低下した心筋梗塞や心筋症などの患者さんに併発してくる心室頻拍や心室細動に対しては十分な予防効果がないこともしばしばあります。このような場合にはアミオダロンに代表される強力な抗不整脈薬に加えて植え込み型除細動器の植え込みが選択されます。当初は開胸手術が必要でしたが、現在ではペースメーカーと同様の方法で植え込むことができます。危険な不整脈が起こると自動的に検出し電気刺激や電気的除細動により不整脈を停止させ突然死から回避します。
(4)=ペースメーカーの機能を心不全の治療に応用した両心室ペースメーカー(心臓再同期療法)は心不全の症状を改善する効果を持つ治療法です。右心房と右心室のリードに加え、左心室にもリードを1本追加して植え込みます。これにより左右両心室を同時に剌激し、心不全によって発生した左右両心室間の収縮のズレを再同期させ心機能を改善させます。
この治療が適応になるのは、(1)著明な心機能低下が見られる(2)心臓内部での心臓の電気的活動の伝達が不良である(3)薬物療法だけでは心不全のコントロールが困難である場合などです。心室頻拍、心室細動も併存する場合には除細動器の機能を併せ持った両心室ペーシング機能付き植え込み型除細動器が適応となります。当科では、こうした特殊なペースメーカーや植え込み型除細動器の植え込みは電池交換を含めて年間100例程度行っています。
ペースメーカーも含めこうした植え込みデバイス(装置)の植え込み後は専門外来でフォローしています。こうした診断、治療には医師以外に看護師、特に臨床検査技師、臨床工学技師の協力を得てチーム医療として携わっています。
(2013年06月17日 更新)