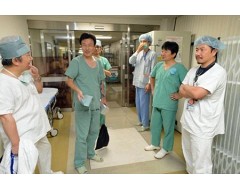
岡山大肺移植100例 〈上〉 チーム力 経験重ね連携向上
「順番が来るまで一緒に頑張ろうね」。9月中旬、中国地方のある病院を往診で訪れた岡山大病院の大藤剛宏肺移植チーフ(45)が、20代女性患者に呼び掛けた。
幼少から重い肺の病気を患う女性は、臓器斡旋(あっせん)機関・日本臓器移植ネットワークに待機患者登録し、脳死移植の順番を待つ。
「わざわざ来てくれる優しい先生。早く手術を受け、元気になりたい」。人工呼吸器を装着し、声が出せない女性の気持ちを母親が代弁した。
同大病院で肺移植を待っているのは、現在約40人。大藤チーフは手術や外来診療の合間を縫い、中谷文コーディネーターと往診に出向く。
「短距離の移動でも、重症患者は生命の危険にさらされる。それだけに自ら足を運べば、強い信頼関係につながる」。待機患者の不安を解くすべとしても往診は欠かせず、執刀医となった2007年から、全国50以上の都市を訪ねている。
待機期間短縮
東北大や京都大など国内で肺移植を行う7施設のうち、最も早く100例に到達した岡山大。実績を支えるのが、脳死ドナー(臓器提供者)の体内で一時的に機能が落ち、他施設が移植を断念せざるを得ない肺の活用だ。「脳死ドナーを急増させた改正臓器移植法の施行(10年)が契機」(大藤チーフ)という。
豪州留学時を含め、250例の肺移植を執刀した経験や検査数値から慎重に判断。搬送してきた肺に特殊な薬剤を注ぎ、内部にたまった水やたん、血栓を取り除くほか、肺炎で硬化した部分も切除して治療する。
脳死肺移植は通常、移植ネット登録から2年以上待つ必要があるが、こうした手法が奏功。登録後1カ月での移植も実現させ、症例数を“上積み”させてきた。
死亡例ゼロ
「岡山大は生体肺移植で世界に名をとどろかせてきたが、脳死の成績もどの国より優れている。今度はわれわれがチーム『OKAYAMA』から学ぶ番だ」
最近、大藤チーフの下に1通のメールが届いた。送り主は02年から5年間師事した、豪州・アルフレッド病院のグレッグ・スネル心肺移植センター教授。教え子の活躍は海を越えて伝わる。
過去5年間、手術後30日以内の死亡例(手術関連死)はゼロ、5年生存率は82%と米国平均(五十数%)を大きく上回る。11年にはスリランカ初の脳死肺移植を成功させた。
移植チームは総勢30人。呼吸器外科、心臓血管外科、麻酔科蘇生科、関連内科などの医師に加え、技師、看護師と多岐にわたる。
経験を重ね、手術の流れと役割を心得たスタッフは執刀医の動きから、次の行動を確実に予測する。12日に行った100例目の手術後の会見で、大藤チーフは「症例ごとに技術、連携力が向上。完成されたチームに成長した」と胸を張った。
肺は直接外気と接し、移植後の感染症リスクが高い。このため岡山大では麻酔科医らの徹底した術後管理に加え、拒絶反応を防ぐ免疫抑制など全過程に移植医らが関わる。分業が進む欧米とは異なる“日本流”のケアも実績を支えている。
◇ 岡山大病院は国内初の生体肺移植(98年)から14年で、100例目の肺移植を成功させた。歩みと今後の戦略を紹介する。
ズーム
臓器移植法 1997年施行。脳死臓器提供は意思を示すカードの所持が必須で、意思表示できる年齢は民法が遺言能力を認めた15歳以上だった。2010年7月17日に全面施行された改正法は、本人の事前拒否がなければ、家族承諾による脳死臓器提供を可能とし、年齢制限を撤廃するなど要件も大幅に緩和された。
※登場する人物・団体は掲載時の情報です。
幼少から重い肺の病気を患う女性は、臓器斡旋(あっせん)機関・日本臓器移植ネットワークに待機患者登録し、脳死移植の順番を待つ。
「わざわざ来てくれる優しい先生。早く手術を受け、元気になりたい」。人工呼吸器を装着し、声が出せない女性の気持ちを母親が代弁した。
同大病院で肺移植を待っているのは、現在約40人。大藤チーフは手術や外来診療の合間を縫い、中谷文コーディネーターと往診に出向く。
「短距離の移動でも、重症患者は生命の危険にさらされる。それだけに自ら足を運べば、強い信頼関係につながる」。待機患者の不安を解くすべとしても往診は欠かせず、執刀医となった2007年から、全国50以上の都市を訪ねている。
待機期間短縮
東北大や京都大など国内で肺移植を行う7施設のうち、最も早く100例に到達した岡山大。実績を支えるのが、脳死ドナー(臓器提供者)の体内で一時的に機能が落ち、他施設が移植を断念せざるを得ない肺の活用だ。「脳死ドナーを急増させた改正臓器移植法の施行(10年)が契機」(大藤チーフ)という。
豪州留学時を含め、250例の肺移植を執刀した経験や検査数値から慎重に判断。搬送してきた肺に特殊な薬剤を注ぎ、内部にたまった水やたん、血栓を取り除くほか、肺炎で硬化した部分も切除して治療する。
脳死肺移植は通常、移植ネット登録から2年以上待つ必要があるが、こうした手法が奏功。登録後1カ月での移植も実現させ、症例数を“上積み”させてきた。
死亡例ゼロ
「岡山大は生体肺移植で世界に名をとどろかせてきたが、脳死の成績もどの国より優れている。今度はわれわれがチーム『OKAYAMA』から学ぶ番だ」
最近、大藤チーフの下に1通のメールが届いた。送り主は02年から5年間師事した、豪州・アルフレッド病院のグレッグ・スネル心肺移植センター教授。教え子の活躍は海を越えて伝わる。
過去5年間、手術後30日以内の死亡例(手術関連死)はゼロ、5年生存率は82%と米国平均(五十数%)を大きく上回る。11年にはスリランカ初の脳死肺移植を成功させた。
移植チームは総勢30人。呼吸器外科、心臓血管外科、麻酔科蘇生科、関連内科などの医師に加え、技師、看護師と多岐にわたる。
経験を重ね、手術の流れと役割を心得たスタッフは執刀医の動きから、次の行動を確実に予測する。12日に行った100例目の手術後の会見で、大藤チーフは「症例ごとに技術、連携力が向上。完成されたチームに成長した」と胸を張った。
肺は直接外気と接し、移植後の感染症リスクが高い。このため岡山大では麻酔科医らの徹底した術後管理に加え、拒絶反応を防ぐ免疫抑制など全過程に移植医らが関わる。分業が進む欧米とは異なる“日本流”のケアも実績を支えている。
◇ 岡山大病院は国内初の生体肺移植(98年)から14年で、100例目の肺移植を成功させた。歩みと今後の戦略を紹介する。
ズーム
臓器移植法 1997年施行。脳死臓器提供は意思を示すカードの所持が必須で、意思表示できる年齢は民法が遺言能力を認めた15歳以上だった。2010年7月17日に全面施行された改正法は、本人の事前拒否がなければ、家族承諾による脳死臓器提供を可能とし、年齢制限を撤廃するなど要件も大幅に緩和された。
(2012年11月14日 更新)