岡山大肺移植100例 〈下〉 新たな挑戦 機会拡大へ先端技術
家族承諾による脳死臓器提供を認めた改正臓器移植法の施行(2010年7月)から2年4カ月。この間に現れた脳死ドナー(臓器提供者)は114人と改正前13年間の86人を上回り、多くの患者が恩恵を受けている。
確実に身近となった「移植医療」。脳死肺移植に限っても、日本臓器移植ネットワークに待機登録する患者は191人(10月末現在)に上る。ただドナー急増で移植の可能性が広がった分、希望者も増え、全てが救われる状況にはない。
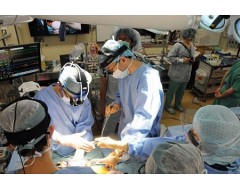
「何とか移植機会を増やすことはできないか…」。国内最速で肺移植100例に達した岡山大病院(岡山市北区)の執刀医を務める大藤剛宏肺移植チーフは、自問を続けてきた。
その答えの一つが、短期留学先のスウェーデンで目にした「体外肺灌流(かんりゅう)(循環)技術」。脳死提供される肺の中には血液から余分な水分がしみ出たり、たんが詰まって機能が低下するなど「医学的理由」で提供が見送られる場合がある。このような肺を専用装置につなぎ、体外で移植に適した状態に回復させる。
三好新一郎教授を中心とした呼吸器外科は07年から動物による研究を続け、院内倫理委員会の承認も得た。大藤チーフは「準備は整っており、年内にも導入したい」とする。
生体が先行
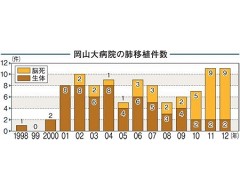
岡山大での肺移植は1998年10月、第一歩が刻まれた。母親と妹がドナーとなり、気管支拡張症の女性=当時24歳、長野県=に行った国内初の生体移植だ。
教授だった清水信義・岡山労災病院長を中心に、助手の伊達洋至・京都大医学部付属病院教授らが担当。「何としても助ける―という雰囲気が病院全体にあった」と伊達教授。女性は今も元気に暮らす。
だが、脳死肺移植の実施は02年まで待つことになる。改正前の臓器移植法(97年施行)が提供意思を示すカード所持など厳しい要件を課したため、国内初の脳死ドナーが現れたのは99年2月。その後も生体移植が先行し、岡山大では改正法施行まで生体が脳死を上回る年が続いた。
生体移植は「健常者にメスを入れざるを得ない緊急避難的措置」(ある移植医)。法の本来趣旨である脳死移植を進める関係者の働き掛けで、改正が実現した。
小児に道
「一人でも多くの患者さんに、元の生活に戻ってもらいたい」。提供数が依然限られる脳死肺を最大限生かそうと、大藤チーフらは岡山大を含む国内7移植施設が手術を断念した際、臓器を再斡旋(あっせん)する仕組みづくりを進める。狙いは小児患者への適用だ。
規則によって肺は分割移植ができず、親の心情面などから小児ドナーもほとんど現れないため、“ハードル”は高い。だが、機能低下などで提供が見送られた大人の肺は、正常な部分を使えることがある。同大の提案はそうした際、肺の一部を再分配可能とするもので、国が規則変更を検討している。
もう一つの試みが、大藤チーフが豪州留学中に成功させた「心臓死肺移植」。
心停止で血流が止まった肺の移植は難しいが、導入を進める体外肺灌流装置で機能を回復させれば、手術可能になる。ただ実施には臓器斡旋システムの構築が必要なため、「国などへの働き掛けを続け、近い将来実現させたい」(大藤チーフ)。移植機会の拡大へ向けた挑戦は続く。
※登場する人物・団体は掲載時の情報です。
確実に身近となった「移植医療」。脳死肺移植に限っても、日本臓器移植ネットワークに待機登録する患者は191人(10月末現在)に上る。ただドナー急増で移植の可能性が広がった分、希望者も増え、全てが救われる状況にはない。
「何とか移植機会を増やすことはできないか…」。国内最速で肺移植100例に達した岡山大病院(岡山市北区)の執刀医を務める大藤剛宏肺移植チーフは、自問を続けてきた。
その答えの一つが、短期留学先のスウェーデンで目にした「体外肺灌流(かんりゅう)(循環)技術」。脳死提供される肺の中には血液から余分な水分がしみ出たり、たんが詰まって機能が低下するなど「医学的理由」で提供が見送られる場合がある。このような肺を専用装置につなぎ、体外で移植に適した状態に回復させる。
三好新一郎教授を中心とした呼吸器外科は07年から動物による研究を続け、院内倫理委員会の承認も得た。大藤チーフは「準備は整っており、年内にも導入したい」とする。
生体が先行
岡山大での肺移植は1998年10月、第一歩が刻まれた。母親と妹がドナーとなり、気管支拡張症の女性=当時24歳、長野県=に行った国内初の生体移植だ。
教授だった清水信義・岡山労災病院長を中心に、助手の伊達洋至・京都大医学部付属病院教授らが担当。「何としても助ける―という雰囲気が病院全体にあった」と伊達教授。女性は今も元気に暮らす。
だが、脳死肺移植の実施は02年まで待つことになる。改正前の臓器移植法(97年施行)が提供意思を示すカード所持など厳しい要件を課したため、国内初の脳死ドナーが現れたのは99年2月。その後も生体移植が先行し、岡山大では改正法施行まで生体が脳死を上回る年が続いた。
生体移植は「健常者にメスを入れざるを得ない緊急避難的措置」(ある移植医)。法の本来趣旨である脳死移植を進める関係者の働き掛けで、改正が実現した。
小児に道
「一人でも多くの患者さんに、元の生活に戻ってもらいたい」。提供数が依然限られる脳死肺を最大限生かそうと、大藤チーフらは岡山大を含む国内7移植施設が手術を断念した際、臓器を再斡旋(あっせん)する仕組みづくりを進める。狙いは小児患者への適用だ。
規則によって肺は分割移植ができず、親の心情面などから小児ドナーもほとんど現れないため、“ハードル”は高い。だが、機能低下などで提供が見送られた大人の肺は、正常な部分を使えることがある。同大の提案はそうした際、肺の一部を再分配可能とするもので、国が規則変更を検討している。
もう一つの試みが、大藤チーフが豪州留学中に成功させた「心臓死肺移植」。
心停止で血流が止まった肺の移植は難しいが、導入を進める体外肺灌流装置で機能を回復させれば、手術可能になる。ただ実施には臓器斡旋システムの構築が必要なため、「国などへの働き掛けを続け、近い将来実現させたい」(大藤チーフ)。移植機会の拡大へ向けた挑戦は続く。
(2012年11月15日 更新)