- ホーム
- 特集・話題
- 骨・関節・脊椎の病気
- (1)骨粗鬆症(こつそしょうしょう)外来 川崎医大放射線医学(核医学)教授、川崎医大病院放射線科(核医学診療)部長 曽根照喜
(1)骨粗鬆症(こつそしょうしょう)外来 川崎医大放射線医学(核医学)教授、川崎医大病院放射線科(核医学診療)部長 曽根照喜

そね・てるき 香川県大手前高、京都大医学部卒、同大大学院修了。米国ベイラー医科大留学、京都市立病院勤務の後、1994年から川崎医大に勤務。2009年から現職。日本医学放射線学会専門医、日本核医学会専門医。

川崎医大病院(倉敷市松島)の核医学診療部では、約25年前に日本で最初に骨密度測定装置の開発を手がけた経緯から、骨粗鬆症の診断や骨折予防のための治療を行う専門外来を設けています。この25年の間に骨密度測定装置は広く普及し、測定技術の進歩とともに測定の部位や方法も豊富になりました。一方現在では、骨密度の限界についても少しずつ明らかになってきており、個々の患者さんの状態にあわせて総合的に診断することの重要性が増しています。
骨密度は骨粗鬆症の早期診断に必須ですが、骨密度測定のみでは骨粗鬆症を見逃す場合があり、骨粗鬆症の重症度の判定にも骨密度だけでは不十分です。例えば、既に骨粗鬆症による骨折を起こしてしまった患者さんでは同じ骨密度の方と比べて、次の骨折を起こす危険性が高くなります。背骨の骨折(椎体骨折)が一つあると、新しい椎体骨折を生じる危険性が5倍になり、複数の椎体骨折があると危険性は12倍になるというデータがあります。四肢の骨折ではほとんどが既往歴の問診でわかりますが、背骨の骨折では知らないうちに骨折して、レントゲン写真で治った後の骨折がわかるようなケースが半数以上でみられるので注意が必要です。
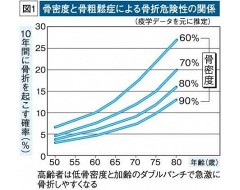
骨折の危険性には年齢も強く関係します。同じ骨密度の場合には高齢者の方が骨折の危険性が高く、例えば骨密度が若年成人の平均値の60〜70%程度でも、60歳の女性と80歳の女性では骨折の危険性に2倍以上の差があります=図1参照。加齢とともに運動能力が低下して転倒しやすくなることや、骨格を支える筋肉や靱帯(じんたい)などの支持組織の働きが衰えることも関係していると思われますが、最近では、骨密度が同じであっても骨強度は高齢者の方が低くなりやすいことがわかってきています。その原因には骨の微細構造や骨に含まれるコラーゲンの質の劣化が関係しており、糖尿病などの生活習慣病がある場合はその影響が大きくなります。
その他に、骨粗鬆症による骨折の危険因子には、カルシウムの摂取不足、運動不足、喫煙、過度の飲酒、骨折の家族歴、ステロイドなどの薬剤の使用などがあります=表1参照。
骨粗鬆症の予防や治療で大切なのは、日常生活の中で骨量を増やす努力をすることです。何年もかかって減ってきた骨ですから、一度に増やすことは困難です。文字通りこつこつとした努力の積み重ねが必要になります。初期の骨量減少の場合は、「食事(カルシウムの摂取)」や「運動」に注意することで骨量の維持や増加が期待できます。さらに病気が進むと薬物療法を始めます。骨粗鬆症の治療薬には骨を壊すのを抑えたり骨を作るのを助けたりする作用があり、骨量を増加させ骨微細構造を改善します=表2参照。その場合でも食事や運動を無視していたのでは薬の効果が十分発揮されません。最近では多くの種類の薬が利用できるようになってきており、年齢や症状の進み具合により選択されます。
骨粗鬆症は昔からよくみられた病気ですが、医療の進歩によって、骨折を予防することができるようになってきています。年をとっても元気にからだを動かし、いきいきとした生活を送ることを誰しも望みます。そのためには早くから自分の骨の状態を調べて、必要な対策をとることが必要といえます。
(2013年09月02日 更新)